2025年国际糖尿病联盟(IDF)发布的《2025年
本文特邀哈尔滨医科大学附属第一医院内分泌科主任

早筛早防早获益
目前全球近半数2型糖尿病(T2DM)患者尚未确诊,越来越多的证据表明,T2DM在疾病早期阶段可能达到缓解。因此,筛查与早期干预仍是T2DM防控重点。
2025IDF指南明确界定了糖尿病及糖调节受损的诊断标准(见表1),同时列出了糖尿病与中间型
表1.糖尿病与糖调节受损的定义标准
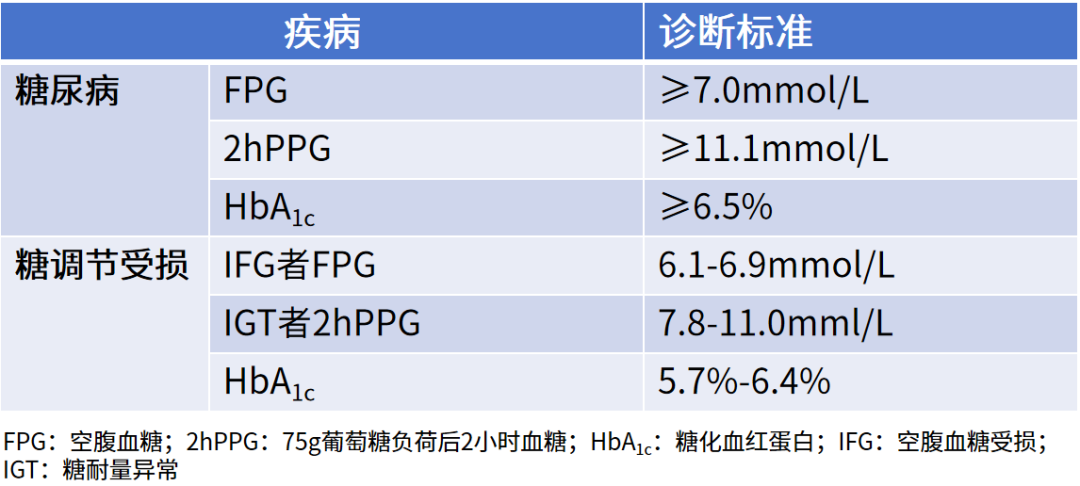
表2.糖尿病和中间型高血糖的筛查选项

除疾病筛查外,糖尿病的早期干预同样至关重要。糖尿病预防策略主要分为针对高危人群的个体化策略与面向普通人群的群体策略。其中,结构化生活方式干预方案可有效预防或延缓IGT人群罹患T2DM,但该方案对IFG人群无明显干预效果。与此同时,部分药物也被提出可有效预防或延缓T2DM的发生。
个体化控糖,HbA1c是血糖评估金标准
优化血糖管理是防控糖尿病并发症的重要举措,血糖控制可降低T2DM患者发生微血管和大血管并发症的风险。2025IDF指南推荐将HbA1c控制在7.0%以下,改善HbA1c水平有助于改善糖尿病的长期预后;值得注意的是,该目标需结合患者个体情况进行个性化制定,以平衡减少并发症、最小化低血糖风险及个体特征。
在血糖监测维度,2025IDF指南推荐将血糖自我监测(SMBG)与持续
T2DM治疗方面,可分为非胰岛素方案和胰岛素方案:
在T2DM非胰岛素药物治疗领域,二甲双胍凭借其全球可及性、确切疗效、安全性良好、低血糖风险低、成本效益优势以及经证实的长期心血管获益,仍是2025IDF指南推荐的首选单药治疗方案。二甲双胍确切的降糖疗效也得到了临床研究的证实,英国前瞻性糖尿病研究(UKPDS)显示,新诊断T2DM患者接受足量二甲双胍单药治疗时,前5年能将中位HbA1c控制在7%以内2 。另外,二甲双胍在我国乡镇卫生院、社区卫生服务中心的可获得率分别达94.5%、96.1%,这对于我国这样的糖尿病大国而言,在减轻公共卫生负担方面具有至关重要的现实意义2。
随着疾病进展和患者血糖控制需求的提升,二甲双胍也展现出优异的协同治疗特性,相关临床研究也为其联合治疗价值提供了有力循证支撑。以色列一项大型队列研究表明,在T2DM患者中,与SGLT2i单药治疗相比,二甲双胍与SGLT2i联合治疗与显著改善的生存率和肾脏疾病结局相关,还与较低的不良事件发生率相关2。
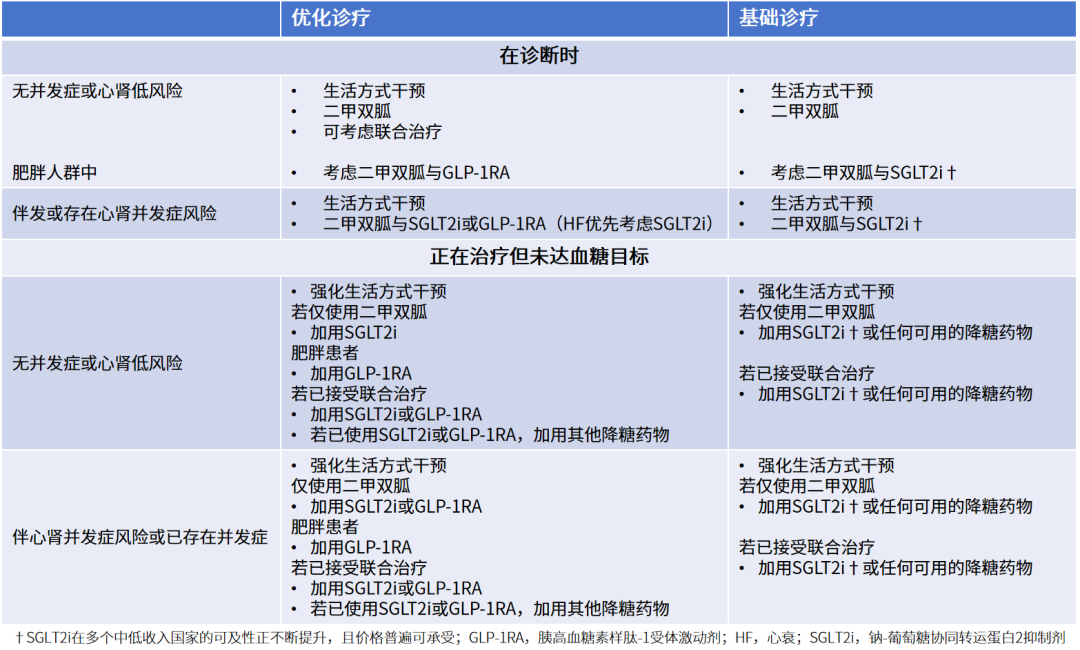
针对二甲双胍的联合用药策略,2025IDF指南也给出了明确的个体化推荐:若患者伴有肥胖,可考虑在二甲双胍治疗基础上联用其他降糖药物;对于新诊断且存在心肾并发症或相关危险因素的患者,无论是优化诊疗还是基本诊疗,都推荐二甲双胍作为基础药物,联合其他药物进行治疗;而对于那些正在接受治疗但血糖未达标的患者,无论是否合并心肾并发症或危险因素,2025IDF指南均建议在加强生活方式干预的同时,以二甲双胍为基础联合其他药物进一步治疗(表3)。
表3.IDF指南对T2DM非胰岛素降糖药物治疗的推荐
除此之外,我国指南也强调3,在排除其他干扰因素后,如单药治疗未能实现血糖达标,需及时启动二联治疗,临床中通常以加用二甲双胍(除非以二甲双胍起始或有二甲双胍禁忌证)的方式推进方案调整。
当非胰岛素治疗方案未能使T2DM患者的血糖控制达标时,胰岛素治疗是T2DM的关键治疗选择。2025IDF指南建议当优化降糖药物和生活方式干预措施未能维持目标血糖控制时,起始胰岛素治疗,胰岛素起始治疗通常从每日一次
紧扣肥胖关联,分层干预减重控糖双获益
肥胖是T2DM的主要驱动因素,全球约43%的T2DM病例与之相关,也是儿童T2DM发病率上升的重要因素。有充分证据表明,减重策略可预防并逆转T2DM及其他肥胖相关合并症。虽然多种因素影响体重与T2DM控制的关系,但总体而言,每减轻1kg体重可使HbA1c降低0.1%(1.1mmol/mol)。
2025IDF指南推荐实施分层、个体化的体重管理策略,涵盖生活方式干预(营养、运动和行为咨询)至药物治疗和代谢减重手术。选择降糖药物时,也应优先选择对体重具有有益影响的药物,其中SGLT2i、GLP-1RA和二甲双胍等药物均可促进体重减轻。
保护心肾,T2DM合并症多维度管控
值得关注的是,2025IDF指南还将代谢功能障碍相关脂肪性肝病(MASLD)的管理纳入诊疗范畴。2025IDF指南提出,所有T2DM患者均存在MASLD风险,而MASLD的存在又会进一步增加不良肝脏结局及心肾并发症的风险。对疑似合并MASLD的T2DM患者,需借助FIB-4指数评估其进展期
随着糖尿病治疗进入精准个体化时代,2025IDF指南再次锚定二甲双胍在T2DM患者中的重要治疗地位,从T2DM的单药到联合治疗,二甲双胍均发挥重要作用。这份指南的落地,标志着T2DM管理迈入“以患者为中心、以证据为根基、以资源为依托”的新阶段。期待未来,在该指南的指引下,临床诊疗路径将进一步优化,为T2DM全程管理体系的完善提供更坚实的循证支撑。
匡洪宇 教授
哈尔滨医科大学附属第一医院内分泌科主任/内科教研室主任
二级教授 博士研究生导师首届龙江名医
中华医学会糖尿病学分会副主任委员
中国医师学会内分泌代谢医师分会常委
中华医学会内分泌分会委员
中国健康管理学会糖尿病防治与管理专业委员会副主任委员
中国研究型医院学会糖尿病学专业委员会副主任委员
中国卫生信息与健康医疗大数据学会糖尿病专委会副主任委员
中国初级卫生保健基金会内分泌专委会副主任委员
中国1型糖尿病联盟副主席
中国女医师协会副会长
黑龙江省医学会糖尿病学会主任委员
黑龙江省糖尿病临床医学研究中心主任
参考文献
本视频/资讯/文章的内容不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。
(本网站所有内容,凡注明来源为“医脉通”,版权均归医脉通所有,未经授权,任何媒体、网站或个人不得转载,否则将追究法律责任,授权转载时须注明“来源:医脉通”。本网注明来源为其他媒体的内容为转载,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。)